
Häufig gestellte Fragen (FAQ)
Thema: „Tuberkulose“
Bei tuberkuloseverdächtigen Symptomen ist bei Einwilligung des Beschäftigten unverzüglich eine Röntgenaufnahme des Thorax zu veranlassen, ebenso bei erstmals Interferon-Gamma Release Assay (IGRA)-positiv getesteten Beschäftigten zum Ausschluss einer Tuberkulose-Erkrankung.
Wird im Falle einer latenten tuberkulösen Infektion chemopräventiv behandelt, so wird vom Deutschen Zentralkomitee (DZK) eine Röntgenthoraxaufnahme nach Abschluss der Behandlung empfohlen. Wurde auf die Durchführung einer Chemoprävention verzichtet, so sollte im Laufe des folgenden Jahres nach der Infektion (zum Beispiel nach neun Monaten) mit Einwilligung des Beschäftigten eine Kontroll-Röntgenthoraxaufnahme durchgeführt werden. (Stand 2023)
Als latente Tuberkulose wird ein Zustand nach Tuberkulosekontakt beschrieben, der zwar zur Infektion, aber nicht zu einer aktiven Erkrankung geführt hat. Nur 5-10% der Menschen, die sich mit Tuberkuloseerregern infizieren, entwickeln im Verlauf ihres Lebens eine behandlungsbedürftige Tuberkulose. Zwischen Infektion und Ausbruch der Erkrankung entwickelt nur ca. die Hälfte innerhalb von zwei Jahren nach dem Kontakt eine LTBI, bei der anderen Hälfte können viele Jahre bis Jahrzehnte liegen. Bei der Mehrzahl der Infizierten kommt es also durch eine kontrollierende Immunantwort zu einer latenten tuberkulösen Infektion (LTBI), d.h. der Persistenz lebender Bakterien in Granulomen (wenn ein Krankheitserreger im Körper eines Patienten überdauern kann). Die Betroffenen sind nicht krank und damit auch nie infektiös. Diese Erregerpersistenz ist ursächlich für das Risiko teilweise Jahrzehnte späterer Reaktivierungen.
Ein vom DZK (Deutsches Zentralkommitee zur Bekämpfung der Tuberkulose) empfohlenes web-basiertes Tool (PERISKOPE-TB/ http://www.periskope.org/.) hilft, das Risiko einer Tuberkuloseentwicklung bei LTBI zu schätzen. (Stand 2023)
Nach einem ersten positiven IGRA ohne frischen Kontakt mit einem Tuberkuloseerkrankten muss geklärt werden, ob beim Beschäftigten eine aktive Form der Tuberkulose vorliegt, die auf andere übertragen werden könnte. Deshalb wird der Beschäftigte zeitnah erneut eingeladen und eine Röntgenaufnahme des Brustkorbs erstellt. (Das Vorgehen unterscheidet sich von der Umgebungsuntersuchung nach frischem Kontakt: Hier wird das Lungenröntgen erst drei Monate nach dem Kontakt empfohlen, um die Strahlenbelastung durch Folgeuntersuchungen gering zu halten.)
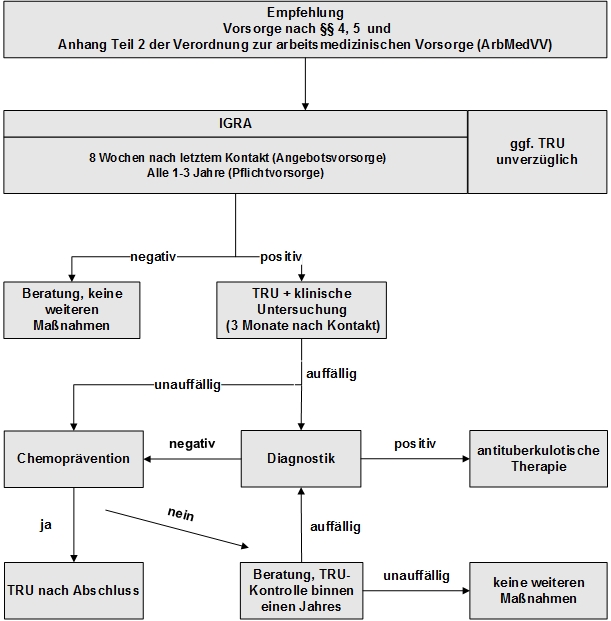
Siehe auch Abbildung 4 zum verlinktem Artikel:
Ergeben sich Hinweise auf eine aktive Tuberkulose im Röntgenbild, muss eine weitere diagnostische Abklärung (Sputum, Bronchoskopie, Kultur etc.) erfolgen, eine aktive TB muss dem Gesundheitsamt gemeldet werden und die Behandlung eingeleitet werden. Ist eine aktive Lungen-TB mittels Röntgenbild jedoch ausgeschlossen, stellt sich die Frage, ob eine präventive Chemotherapie der latenten tuberkulösen Infektion (LTBI) angeboten werden sollte, um die Entwicklung einer aktiven TB zu verhindern. Das betrifft im Allgemeinen unter 5% aller frischen latenten Infektionen. Für Beschäftigte im Gesundheitswesen gibt es aber bisher nur wenige wissenschaftliche Erkenntnisse darüber, wie oft sich bei einem ansonsten gesunden Beschäftigten mit einem positiven= auffälligem IGRA-Ergebnis tatsächlich eine aktive TB-Erkrankung entwickelt. Das Risiko scheint aber geringer zu sein als bisher angenommen. Deshalb sollte mit einem ansonsten symptomlosen Beschäftigten sorgfältig abgewogen werden, ob eine Chemotherapie nur auf Grund eines positiven Testergebnisses überhaupt begonnen werden sollte. Unabhängig davon, ob eine präventive Chemotherapie bei einer LTBI eingenommen wird oder nicht, sollte nach 9 Monaten (etwa 12 Monate nach letztem Kontakt zum infektiösen Patienten oder zu infektiösen Materialien) ein erneutes Röntgenbild zum Ausschluss einer aktiven TB durchgeführt werden. Ein erneutes Röntgenbild 24 Monate nach dem letzten Kontakt wird in Deutschland nicht mehr empfohlen.
Die Pflichtvorsorge TB ist eine Tätigkeitsvoraussetzung in den von der Verordnung zur arbeitsmedizinischen Vorsorge beschriebenen Anlässen (Tätigkeit auf einer Pulmologischen/TB-Station, TB-Labor). Die Angebotsvorsorge muss vor Aufnahme der Tätigkeit, danach vor dem Ablauf von 12 Monaten und anschließend in regelmäßigen Abständen von 36 Monaten angeboten werden. Die Fristen dürfen 36 Monate nicht überschreiten. Die Entscheidung über eine Verkürzung der Fristen liegt in der fachlichen Kompetenz des Betriebsarztes/ der Betriebsärztin auf der Grundlage der Gefährdungsbeurteilung und ist zusätzlich abhängig von individuellen Voraussetzungen des Beschäftigten.
Der Arbeitgeber oder die Arbeitgeberin ist außerdem verpflichtet, anlassbezogen eine Arbeitsmedizinische Vorsorge acht bis zehn Wochen nach Exposition mit Mycobacterium tuberculosis/infektiösen Patienten anzubieten. Das trifft zum Beispiel nach zufälligem, beruflichem ungeschütztem, engen Kontakt mit einer Person mit aktiver, infektiöser Tuberkulose zu (Haut-, Hals-, Lungen-TB). Die Kosten für die Angebotsvorsorge mit Tuberkulosetest übernimmt der Arbeitgeber bzw. die Arbeitgeberin.
Der IGRA kann in Einzelfällen bereits nach zwei Wochen eine Serokonversion anzeigen. Es reicht, die Untersuchung acht bis zehn Wochen nach Kontakt anzubieten, da neue Infektionen von gängigen Testmethoden (bevorzugt Interferon-gamma-release-assays IGRAs) erst dann zuverlässig erfasst werden können (Stand des Wissens 2023).
Eine allgemeine arbeitsmedizinische Beratung hat der Arbeitgeber oder die Arbeitgeberin allen Beschäftigten, die Tätigkeiten mit Biostoffen ausführen, anzubieten. Sie muss vor Aufnahme der Tätigkeit gemeinsam mit der Unterweisung in Schutzmaßnahmen, Verhaltensregeln, Anweisungen über das Verhalten Schwangerschaft und Stillzeit, bei Unfällen und Betriebsstörungen und der Ersten Hilfe organisiert und einzeln oder in der Gruppe abgehalten werden. Hier werden ausdrücklich auch Studierende, Schülerinnen und Schüler miteinbezogen. Sie ersetzt in keinem Fall die individuelle arbeitsmedizinische Vorsorge nach Arbeitsmedizinischer Vorsorgeverordnung.
Der Arbeitgeber bzw. die Arbeitgeberin muss unverändert auch nach der aktuellen gesetzlichen Grundlage (Verordnung zur Arbeitsmedizinischen Vorsorge, ArbMedVV Fassung 2019) eine Pflichtvorsorge anbieten bei
- Gezielten Tätigkeiten mit Mykobakterium bovis und tuberculosis und
- in Forschungseinrichtungen oder Laboratorien: bei regelmäßigen Tätigkeiten mit Kontaktmöglichkeit zu
- infizierten Proben oder Verdachtsproben,
- zu infizierten Tieren oder krankheitsverdächtigen Tieren beziehungsweise
- zu erregerhaltigen oder kontaminierten Gegenständen oder Materialien
- nachfolgend aufgeführten ungezielten Tätigkeiten mit Mykobakterium bovis und tuberculosis
- in Tuberkuloseabteilungen und anderen pulmologischen Einrichtungen: Tätigkeiten mit regelmäßigem Kontakt zu
- erkrankten oder krankheitsverdächtigen Personen hinsichtlich Mykobakterium bovis oder M. tuberculosis.
- Ist der IGRA im Rahmen der Pflichtvorsorge erstmals auffällig, wird vom Betriebsarzt/Lungenfacharzt sofort ein Lungenröntgen angeordnet, um eine aktive Tuberkulose zu erkennen. Konnte eine Lungenerkrankung ausgeschlossen werden, wird nach einer Risikobewertung durch den Arzt/die Ärztin ggfs. eine präventive Chemotherapie empfohlen. Wenn dies verzichtbar ist, klärt der Arzt/die Ärztin intensiv über mögliche Krankheitszeichen auf und fordert den Beschäftigten auf, sich bei Symptomen sofort vorzustellen.
- Wenn bereits früher ein auffälliger IGRA erhoben wurde, das aktuelle Lungenröntgen unauffällig ist und sich der Beschäftigte gesund fühlt, soll der Betriebsarzt/die Betriebsärztin bei der nächsten Routinekontrolle nach 1-3 Jahren erneut den IGRA durchführen. Falls der IGRA dann negativ ist, sind keine weiteren Untersuchungen notwendig, solange keine klinischen Symptome bestehen und sich der Beschäftigte gesund fühlt. Ist der IGRA erneut positiv, dann muss zum Ausschluss einer aktiven TB ein Lungenröntgen erfolgen. Kommt der Beschäftigte dann zur dritten Routineuntersuchung und ist weiterhin IGRA-positiv, kann auf das Röntgen evtl. verzichtet werden, wenn er klinisch unauffällig (ohne Krankheitszeichen) ist und mehr als zwei Jahre zwischen erstem positiven IGRA und nun erneut positivem dritten IGRA vergangen sind.
Quellen:
- https://www.baua.de/DE/Die-BAuA/Aufgaben/Geschaeftsfuehrung-von-Ausschuessen/AfAMed/pdf/Arbeitsmedizinische-Praevention-FAQ.html
- https://www.thieme-connect.de/products/ejournals/pdf/10.1055/a-2107-2147.pdf?cooperation=033207199170100092019027182074022121086039001097
Eine akute oder chronische Tuberkulose äußert sich bei ungefähr 80% der Erkrankten als Lungenerkrankung. Die wichtigsten Symptome sind: andauernder Husten, Gewichtsabnahme, vermehrtes Schwitzen, Appetitmangel, Müdigkeit und erhöhte Temperaturen. Außerhalb der Lunge zeigt die Tuberkulose meist unspezifische Symptome. Die Diagnose ist deshalb oft erschwert und wird oft erst spät gestellt. Außerhalb der Lunge treten am häufigsten Lymphknoten-TB und Knochen-TB auf, es kommen aber auch Bauchfellerkrankungen oder Erkrankungen im kleinen Becken vor.
THTs und die IGRAs unterscheiden sich in ihrer Aussagekraft, obwohl beide weder zwischen einer frischen und einer schon länger bestehenden Infektion noch zwischen einer latenten tuberkulösen Infektion (LTBI) und einer aktiven Tuberkulose unterscheiden können.
Es ist wichtig zu beachten, dass durch die THTs die latenteTuberkuloseinfektion bei nahezu einem Fünftel der Personen ab 16 Jahren nicht erfasst werden. Auch Zweistufenverfahren (erst der kostengünstigere THT, dann der teurere IGRA) sind aus diesem Grund bei Jugendlichen und Erwachsenen nicht sinnvoll. Die IGRAs können (im Gegensatz zum THT) außerdem eine Infektion (positiver IGRA und THT) von einer Immunreaktion nach einer BCG-Impfung (negativer IGRA und positiver THT) unterscheiden. Wegen der besseren Aussagekraft und des günstigeren Kosten-Nutzen-Verhältnisses empfiehlt deshalb die BGW bei Jugendlichen über 16 Jahren und erwachsenen Beschäftigten ausschließlich den IGRA für die Umgebungsuntersuchung und die arbeitsmedizinische Vorsorge einzusetzen (IGRA).
Grundsätzlich müssen in einer Gefährdungsbeurteilung durch den Arbeitgeber oder die Arbeitgeberin entsprechende technische, organisatorische und persönliche Schutzmaßnahmen getroffen werden. Neben allgemeiner arbeitsmedizinischer Beratung, allgemeinen Hygienemaßnahmen, Isolierung des Patienten im Einzelzimmer mit eigener Nasszelle, Mund-Nasen-Schutz für den Patienten, Desinfektion und Sterilisation wird den Beschäftigten das Tragen eines Atemschutzes bei höheren Aerosolkonzentrationen empfohlen (FFP2-Maske). Eine arbeitsmedizinische Vorsorge für Atemschutzträger ist bei kurzer Tragedauer und geringer körperlicher Anstrengung nicht notwendig. Alle Schutzmaßnahmen sind bis zum dokumentierten Behandlungserfolg zum Schutz für die Beschäftigten (medizinisches, technisches Personal inklusive Reinigungspersonal), Mitpatienten, Besucherinnen und Besucher einzuhalten.
Die IGRAs (Interferon-Gamma Release Assays) messen das spezifische Interferon im Blut, einen passgenauen Abwehrstoff gegen den Erreger, der nach Tuberkulose-Kontakt von körpereigenen T-Zellen (Zellen der Immunabwehr) produziert wird. Die Bestimmung erfolgt aus einer Blutprobe im Labor, ein zweiter Termin wie beim THT (Ablesen des Hauttestergebnisses) entfällt damit.
Die IGRAs werden bei Personen ab 15 Jahren empfohlen. Die IGRAs können (im Gegensatz zum THT) eine Infektion (positiver IGRA und THT) von einer Immunreaktion nach einer BCG-Impfung (negativer IGRA und positiver THT) unterscheiden. Die Blutuntersuchung für die IGRAs kann beliebig oft wiederholt werden und ist weniger fehleranfällig als die Durchführung des THT mit Applikation des Testserums und die Ablesung des Testergebnisses. (Stand 2023).
Der Betriebsarzt oder die Betriebsärztin muss schon beim auffälligen THT/ IGRA gemeinsam mit dem Beschäftigten prüfen, ob eine Anzeige auf Verdacht einer Berufskrankheit nach Berufskrankheitenverordnung an den zuständigen Träger der Unfallversicherung gestellt werden sollte, da es sich auch bei der latenten Tuberkulose-Infektion um einen "regelwidrigen Gesundheitszustand" handelt.
Wenn der begründete Verdacht besteht, dass es sich um eine frische, beruflich erworbene Infektion handelt und beim Beschäftigten die Indikation besteht, eine präventive Chemotherapie durchzuführen, sollte eine Verdachtsanzeige auf eine Berufskrankheit in Abstimmung mit dem Betroffenen gestellt werden. Die Träger der Unfallversicherung übernehmen im Rahmen des weiteren Verfahrens die Kosten für die medizinische Abklärung und evtl. präventive Behandlung.
Eine latente tuberkulösen Infektion (LTBI) muss nicht in jedem Fall an das Gesundheitsamt gemeldet werden, da von der LTBI keine Infektionsgefahr ausgeht. Unter bestimmten Umständen, z.B. bei einer besonders hohen Infektionsrate/hoher Rate an LTBIs bei den Kontaktpersonen (>10% LTBI), kann allerdings eine Rücksprache mit dem Gesundheitsamt sinnvoll sein.
Gefährdete Personen werden durch Reihentestungen (serielle Testungen) auf eine latente Tuberkulose untersucht. Als gefährdete Personen werden zum Beispiel Beschäftigte im Gesundheitswesen und Wohlfahrtspflege betrachtet, die Kontakt zu Patienten mit Tuberkulose hatten. Die latente Tuberkulose wird deshalb so genannt, weil sie im Gegensatz zur akuten Tuberkulose noch keine Symptome macht und nicht in jedem Fall behandelt werden muss. Für die Diagnostik einer latenten Tuberkulose können immunologische Teste benutzt werden. Sie werden entweder bei Routineuntersuchungen der Beschäftigten in gefährdeten Bereichen oder acht bis 10 Wochen nach einem Kontakt mit Tuberkuloseerkrankten eingesetzt. Diese Teste reagieren auf eine stattgefundene TB-Infektion durch den Nachweis einer Sensibilisierung des Immunsystems der infizierten Person (IGRA). Sie sind jedoch nicht zur Diagnose einer akuten, behandlungsbedürftigen Tuberkulose geeignet.
- Bei einem erstmals positiven IGRA veranlasst der Betriebsarzt (oder das Gesundheitsamt) im Abstand von drei Monaten zum Kontakt eine Röntgenuntersuchung, um eine Lungentuberkulose auszuschließen. Wenn keine Zeichen einer aktiven TB gefunden werden, wird vom Betriebsarzt und dem behandelnden Lungenfacharzt eine Risikobewertung durchgeführt und ggfs. eine Behandlung (=präventive Chemotherapie) empfohlen. Wen keine Behandlung erforderlich sein sollte, wird der Beschäftigte auf alle Fälle intensiv über mögliche Krankheitszeichen beraten und aufgefordert sich bei Erkrankungssymptomen sofort an den Arzt zu wenden. Etwa nach weiteren 9 Monaten wird der Beschäftigte wieder zur Röntgenuntersuchung der Lunge eingeladen.
- Bei wiederholt positivem IGRA (es liegen aus der Vergangenheit schon auffällige Testergebnisse vor) veranlasst der Betriebsarzt wie im Fall a) eine Röntgenuntersuchung der Lunge, um eine aktive Tuberkulose auszuschließen und ggfs. zu behandeln.
Weiterführende Informationen:
Zur Arbeitsmedizinischen Pflichtvorsorge muss der Beschäftigte erscheinen, weil sie eine Voraussetzung für eine Tätigkeitsaufnahme im gefährdeten Bereich ist. Ansonsten kann der Beschäftigte dort nicht eingesetzt werden, mit allen arbeitsrechtlichen Konsequenzen.
Im Gegensatz dazu ist die Teilnahme an einer arbeitsmedizinischen Angebotsvorsorge immer freiwillig. Eine Ablehnung des Angebots durch den Arbeitnehmer oder der Arbeitgeberin hat keine Auswirkung auf die Weiterbeschäftigung auf dem jeweiligen Arbeitsplatz. Das Ausschlagen einer Angebotsvorsorge durch den Beschäftigten entbindet den Arbeitgebenden jedoch nicht von der Verpflichtung, weiter regelmäßig Angebotsvorsorge anzubieten.
Umgebungsuntersuchungen (zum Beispiel nach einem aktuellen Kontakt mit einem TB-Ausscheider) haben eine andere übergeordnete gesetzliche Grundlage (§1 Infektionsschutzgesetz). Ihr Ziel ist die Verhinderung der Verbreitung von „Seuchen“. Die Teilnahme an einer Umgebungsuntersuchung ist verpflichtend und wird vom Gesundheitsamt eingefordert. Umgebungsuntersuchungen am Gesundheitsamt können nach Absprache mit dem Gesundheitsamt durch eine arbeitsmedizinische Angebotsvorsorge mit entsprechendem Beratungs- und Untersuchungsangebot im Betrieb ersetzt werden. Wenn im Rahmen der Vorsorge eine behandlungsbedürftige Tuberkuloseerkrankung entdeckt wird, unterliegt der Betriebsarzt oder die Betriebsärztin der Meldepflicht nach Infektionsschutzgesetz und SGB VII. Sie müssen das Gesundheitsamt über den Erkrankungsfall und die persönlichen Daten des Beschäftigten informieren und eine Berufskrankheitenanzeige an den Unfallversicherungsträger abgeben.
Sie können wegen der Strahlenbelastung weder für die Umgebungsuntersuchung im Betrieb noch für die arbeitsmedizinische Vorsorge empfohlen werden. Erst wenn klinische Symptome und/oder eine Blutuntersuchung (IGRA) ein auffälliges Testergebnis zeigt, wird dieser Person eine Röntgenuntersuchung im Abstand von drei Monaten zum aktuellen Tuberkulosekontakt empfohlen. Wenn dann tuberkulosetypische Veränderungen auftreten und der Verdacht auf Lungen-Tuberkulose verstärkt wird, müssen weitere diagnostische Tests durchgeführt werden, um die Diagnose zu sichern.
Die BGW empfiehlt den Betrieben, nach zufälligen beruflichen Kontakten der Beschäftigten mit einem infektiösen Patienten bzw. einer Patientin immer den Betriebsarzt oder die Betriebsärztin anzusprechen und diese mit einer sogenannten anlassbezogene Angebotsvorsorge zu beauftragen. Die gesetzliche Grundlage dafür stellt die Verordnung zur arbeitsmedizinischen Vorsorge dar (ArbMedVV Anhang Teil 2 (2), Angebotsvorsorge) dar. Die Kosten für die anlassbezogene Beratungen und Untersuchungen bei Infektionsgefährdung übernimmt der Betrieb.
Das Gesundheitsamt ist auf der Basis des Infektionsschutzgesetzes für die Beschäftigten nur unterstützend zuständig, d.h. wenn die betriebsärztliche Versorgung nicht ausreichend ist, oder die Beschäftigten die Angebotsvorsorge nach Tuberkulosekontakt nicht wahrnehmen. Dann muss das Gesundheitsamt die Beschäftigten zu einer Umgebungsuntersuchung vorladen (siehe auch Umgebungsuntersuchung).
a.) Vor der Tätigkeitsaufnahme bei individuell erhöhtem Risiko: Migranten aus Hochinzidenzländern (z.B. Osteuropa) soll im Rahmen der Erstuntersuchung ein Test zum Ausschluss einer aktiven TB angeboten werden, um einen Ausgangstatus zu erheben ggfs. und eine aktive Tuberkulose auszuschließen. Bei Beschäftigten ohne Migrationshintergrund ist die Wahrscheinlichkeit einer LTBI mittlerweile so gering, dass ein routinemäßiges Testen aller Beschäftigten im Gesundheitsdienst bei der Erstuntersuchung nicht mehr sinnvoll erscheint.
b.) Vor und während der Tätigkeit bei beruflich erhöhtem Risiko: In regelmäßigem Turnus werden Beschäftigte im Gesundheitsdienst untersucht, die häufiger Kontakt zu infektiösen TB-Patienten oder infektiösem Material haben, auf TB-Stationen tätig sind oder im Labor Sputum oder andere Flüssigkeiten auf Erreger der Tuberkulose hin untersuchen (Pflichtvorsorge).
c.) Abhängig von der Menge der TB-Erkrankten fallen auch Beschäftigte in Notaufnahmen oder HIV-Ambulanzen in diese Kategorie. Auch bei der Betreuung von Gefängnisinsassen und Obdachlosen ist der Kontakt zu Tuberkuloseerregern möglich. Wenn eine berufliche Tätigkeit in einem Gebiet mit endemischen Vorkommen vorgesehen ist, die einen engen Kontakt zur einheimischen Bevölkerung erfordern, muss eine TB-Diagnostik angeboten werden (Angebotsvorsorge).
d.) Bei BiG außerhalb der oben genannten Gruppen ist keine regelmäßige Testung in der arbeitsmedizinischen Vorsorge notwendig: Bei regelmäßigem Kontakt zu Patienten im Gesundheitsdienst ohne aktive TB erfolgt kein routinemäßiges TB-Screening. Diese Beschäftigten werden nur untersucht, nachdem sie unvorhergesehenen, ungeschützten Kontakt zu TB-Patienten hatten (Angebotsvorsorge).
Eine Röntgenaufnahme des Brustkorbs kann Lungenveränderungen wie die typischen Kavernen feststellen und zur Verdachtsdiagnose Lungentuberkulose führen. Kleinere Veränderungen werden besser in der Computertomografie als im Röntgen erkannt. CT- und MRT-Untersuchungen sind zur Erfassung von Erkrankungen außerhalb der Lunge eher geeignet. Die Diagnose wird durch den Erregernachweis unter dem Mikroskop gesichert. Die beste Diagnosesicherung gelingt durch den kulturellen Nachweis des Erregers aus dem Sputum, dem Bronchialsekret, der bronchoalveolären Lavageflüssigkeit, aber auch aus dem Magennüchternsekret, aus Biopsiematerial (z.B. aus Lymphknoten) oder Punktaten (Pleuraerguss, Perikarderguss, Liquor), oder aus Urin, Blut und Knochenmark.
Der THT nutzt einen ähnlichen Mechanismus wie zum Beispiel die Nickelkontaktallergie beim Jeansknopf, die erst zwei Tage später auf der Haut in Erscheinung tritt: die sogenannte verzögerte allergische Reaktion vom zellvermittelten Typ (Typ IV nach Coombs). Der THT reagiert deshalb schlechter bei Beschäftigten über 50 Jahren, nach schweren Virusinfekten, bei Krebserkrankungen oder unter der Einnahme von Kortikoiden oder immunsupressiven Medikamenten. Es gibt beim THT außerdem eine kaum berechenbare Kreuzreaktion bei bereits BCG-Geimpften. Bei wiederholten Testungen treten zudem Boosting-Phänome (Überempfindlichkeit) und unerwünschte Starkreaktionen auf. Häufige Fehler können bei unsachgemäßer Applikation des Testserums oder bei falscher Ablesung auftreten. Nur ein Teil der positiven THTs wird deshalb durch die wesentlich spezifischeren IGRAs bestätigt. Diese Gründe sprechen alle gegen den Einsatz des THT bei der betriebsärztlichen Untersuchung.
Die Erkrankung ist in Deutschland so selten geworden, dass positive THTs oder IGRAs bei Beschäftigten im Gesundheitswesen nach einem beruflichen Kontakt mit einem infektiösen TB-Erkrankten ausreichend sind, um den Verdacht auf eine Berufskrankheit zu rechtfertigen. Ein positiver THT muss immer durch einen IGRA überprüft werden. Deshalb empfiehlt die BGW bei der arbeitsmedizinischen Vorsorge nicht mehr den THT sondern sofort den IGRA einzusetzen.
Unter „Kontakt“ versteht man pflegerischen oder therapeutischen ungeschützten Kontakt mit infektiösen Patienten. Eine erhöhte Gefährdung ist sicher gegeben, wenn Beschäftigte von Patienten angehustet wurden.
Als infektiös werden Patienten eingeordnet, wenn säurefeste Stäbchen im Auswurf vorhanden sind. Der Nachweis von Mykobakterium tuberculosis kann unter dem Mikroskop, in der Kultur oder durch andere Labormethoden geführt werden. Geschlossene, in sich abgekapselte Organmanifestationen sind nicht infektiös. Wenn kein pflegerischer oder therapeutischer Kontakt bestand, ist die Dauer des Kontaktes zum infektiösen TB-Patienten wichtig, weil mit der Dauer des Kontaktes das Übertragungsrisiko steigt. Nach einer Kontaktdauer von
- insgesamt mehr als 8 Stunden zu einem Patienten mit Krankheitserregern im Auswurf oder
- einer aufaddierten Kontaktdauer von mehr als 40 Stunden zu einem Patienten ohne nachgewiesen Tuberkuloseerreger im Auswurf, aber einer anderweitig gesicherten aktiven Lungen-Tuberkulose ist das Übertragungsrisiko deutlich erhöht, sofern keine Schutzmaßnahmen angewendet wurden.
Es sind meist luftgetragene (aerogene) Tröpfcheninfektionen, die sich in den Atemwegen des Beschäftigten festsetzen. Selten kommt es zu Schmierinfektionen durch Verletzungen oder Erkrankungen der Haut oder Schleimhäute des Beschäftigten.
Liegt ein regelwidriger Gesundheitszustand vor (positiver THT oder IGRAs) und ein begründeter Verdacht, dass dieser Zustand beruflich verursacht wurde, können im Rahmen eines Berufskrankheitenverfahrens die Kosten für die weitere Abklärung und ggfs. Therapie von der Berufsgenossenschaft übernommen werden. Im Einzelnen sind das die Kosten für die Röntgenaufnahme zum Ausschluss einer aktiven Tuberkulose, die Beratung durch einen Pneumologen, die präventive Chemotherapie und die regelmäßigen Blutkontrollen, die während der Therapie notwendig sind. Die Kosten für die Arbeitsmedizinische Vorsorge trägt der Betrieb.
Ein erstmals positiver THT nach einer Umgebungsuntersuchung oder im Rahmen der Vorsorge (und der Wunsch des Beschäftigten eine Chemotherapie durchzuführen), rechtfertigt eine BK-Verdachtsanzeige. Im weiteren Berufskrankheitenverfahren wird zum Beispiel durch einen IGRA geklärt, ob es sich tatsächlich um eine Tuberkuloseinfektion handelt. Die Kosten für den IGRA und die weitere Abklärung und Therapie werden in diesen Fällen im Berufskrankheitenverfahren von der BGW übernommen.